Inefisiensi Pengelolaan Pembiayaan Kesehatan, Waktunya Kembali ke Jati Diri Bangsa
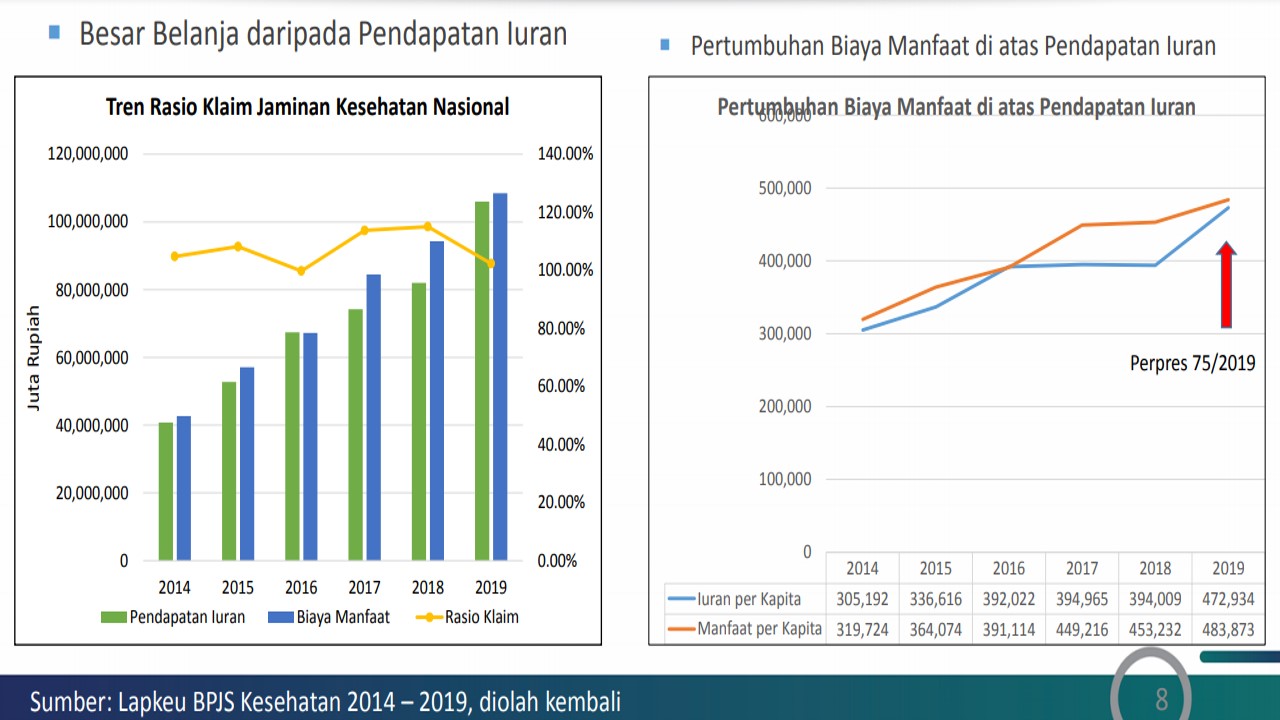
Berita Baru, Jakarta – Karena struktur iuran tidak cukup membiayai manfaat, maka muncul ketimpangan akut antara pendapatan dan pengeluaran dalam dana JKN, menurut Dewan Jaminan Sosial Nasional (DJSN) dalam penyampaian materi daring Inovasi Model Pembiayaan untuk Jaminan Kesehatan Nasional bulan Juni kemarin.
Dalam materi daring itu, Anggota DJSN Asih Eka Putri menambahkan bahwa perbaikan-perbaikan sistem dan prosedur penyelenggaraan JKN yang tidak efisien, ternyata tidak menghilangkan defisit dana JKN.
Karena itu, perlu upaya restrukturasi menyeluruh dan sistematis di berbagai area: mulai dari peraturan perundang undangan (Perpu), iuaran, kelembagaan, data dan teknologi informasi, partisipasi publik, hingga pengawasan. DJSN kemudian berkesimpulan bahwa restukturasi JKN di masa depan harus memperkuat sinergi JKN dengan swasta.
Peningkatan Biaya Kesehatan
Pada dasarnya, masalah pembiayaan kesehatan sebagian besar karena adanya peningkatan biaya kesehatan. Peningkatan ini terjadi setidaknya karena tiga faktor: pertama, faktor teknologi. Teknologi kesehatan yang digunakan untuk mendiagnosis atau menyembuhkan pasien dimungkinkan untuk menggunakan teknologi terbaru (evidence base). Ini tentu saja mengandung konsekuensi pembiayaan.
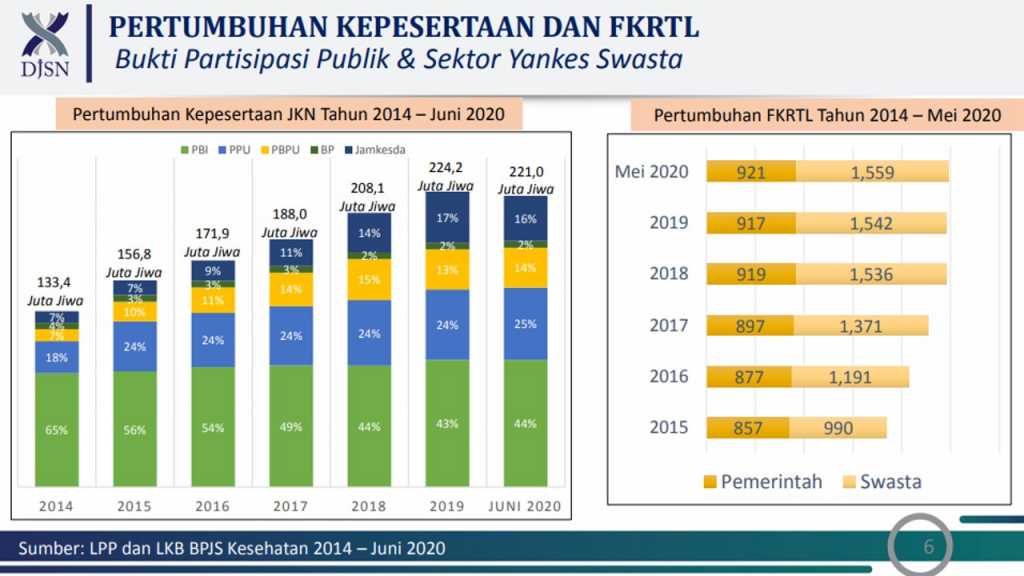
Kedua, adanya peningkatan jumlah peserta. Asih Eka Putri juga menunjukkan trend pertumbuhan kepesertaan JKN dari tahun ke tahun.
Ketiga, faktor bisnis atau pihak ‘pengusaha’ kesehatan, yaitu maraknya supplier induced demand (SID). Penelitian dari Azzahrazade (2016) dengan data Susenas dan Podes 2012 mengkonfirmasi praktek SID di Indonesia, bahwa angka probabilitas dokter yang mendorong kunjungan pasien rawat jalan semakin tinggi seiring naiknya kompetisi dokter yang diukur dengan rasio dokter terhadap populasi.
Ketika persaingan penyedia jasa semakin menguat, maka fenomena SID akan semakin menonjol. Sistem kesehatan mengikuti sistem mekanisme pasar. Asumsi umum yang mengemuka di sini: persaingan dan mekanisme pasar menciptakan efisiensi. Namun apa yang terjadi adalah sebaliknya, inefisiensi.
Bagaimanapun, sebagaimana komoditas lain, keputusan konsumen untuk menggunakan atau tidak menggunakan barang/jasa sangat dipengaruhi oleh keputusan produsen. Pola dan mekanisme SID di Indonesia sangat bervariasi, tergantung dari pola bayar apa yang digunakan untuk membayar provider.
Di masa pandemi, faktor ini sangat terlihat di mana pengobatan atau layanan yang diberikan tidak efektif tanpa diketahui oleh pasien hingga berujung pada ketidakpercayaan pasien kepada dokter.
Pemerataan dan Keadilan
Ketika terjadi supplier induced demand maka tidak ada prinsip kesetaraan antara pasien dan provider.
Kegagalan pemenuhan pemerataan dan keadilan dalam pembiyaan kesehatan di Indonesia terlihat dalam dua hal: penggolongan kelas-kelas dalam praktek pembiayaan kesehatan (BPJS, misalnya), dan pembedaan penyedia layanan kesehatan menjadi swasta dan negeri.
Warga negara harus dijamin negara untuk mendapatkan pelayanan kesehatan sesuai dengan ‘kebutuhannya’, bukan sesuai dengan kemampuannya membayarnya. Ini yang sering dilupakan.
Seseorang jatuh sakit bukan ‘by design’, melainkan ‘terdistribusi’ secara acak dan seragam. Karena itu, pemerataan tidak dapat diartikan bahwa semua orang mendapat pelayanan yang sama.
Kembali Ke Jati Diri
Laksono (2006) menatakan berbicara mengenai masalah pembiayaan kesehatan di Indonesia tidak terlepas dari 4 hal yang saling berkesinambungan, yaitu: peningkatan biaya; pemerataan dan keadilan; akuntabilitas dan keberlanjutan; dan efektif dan efisiensi.
Ketika peningkatan biaya kesehatan tidak diatasi, maka pemerataan dan keadilan juga akan sulit diatasi. Begitu juga dengan aspek akuntabilitas dan keberlanjutan. Dan selanjutnya, pembiayaan kesehatan tidak akan efektif dan efisien.
Restrukturisasi JKN dengan menjalin kerjasama dengan sektor swasta dalam membantu meningkatkan iuran agar tidak terjadi defisit di satu sisi sangat perlu. Namun hal itu membutuhkan kontrol yang ketat dan juga ‘polisi’ khusus untuk mencegah SID. Di samping itu, jangan lupa, Indonesia adalah negara gotong royong, bukan sekali jadi.
Dalam pembiayaan kesehatan, prinsip gotong royong juga perlu diperhatikan. Prinsip ini mengedapankan aspek saling tolong menolong. Yang sehat menolong yang sakit. Yang berkecukupan, membantu yang kekurangan. Yang berisko rendah, membantu yang berisiko tinggi.
Restrukturasi jaminan kesehatan di manapun tidak akan berhenti. Akan selalu muncul tantangan dan permasalahan baru. Untuk itu, pengutan jati diri bangsa Indonesia sebagai negara berbudaya gotong royong jangan dilupakan agar sistem pembiyaan kesehatan Indonesia tidak tergerus oleh arus deras pasar bebas.

 Rctiplus.com
Rctiplus.com pewartanusantara.com
pewartanusantara.com Jobnas.com
Jobnas.com Serikatnews.com
Serikatnews.com Serdadu.id
Serdadu.id Beritautama.co
Beritautama.co kalbarsatu.id
kalbarsatu.id surau.co
surau.co Server
Server






