Opsi Menaikan Pendapatan JKN dan Pentingnya Data Klaim untuk Cegah Defisit Kronis JKN
Berita Baru, Jakarta – Salah satu tantangan yang muncul dari dinamika pembangunan Indonesia adalah mengenai penyelenggaraan sistem jaminan sosial bagi seluruh rakyat Indonesia. Didasarkan pada UUD 1945 pasa 28, Deklarasi HAM PBB 1948, dan Konvensi ILO No: 19/1925, negara harus memberi jaminan sosial minimum terhadap pekerjanya.
Dalam sejarahnya, Dewan Jaminan Nasional (DJSN) diawali dengan Sistem Jaminan Sosial Nasional (SJSN) untuk memberikan perlindungan sosial menyeluruh dan terpadu sesuai dengan Ketetapan MPR RI X tahun 2001.
BPJS kemudian hadir saat DPR RI mengesahkannya menjadi Undang-undang–yang pada awal kemunculannya menuai pro dan kontra–pada tahun 2011.
Pada dasarnya, program sistem jaminan sosial merupakan program negara yang bertujuan memberi kepastian perlindungan dan kesejahteraan sosial bagi seluruh rakyat Indonesia. Namun program itu bisa menjadi bumerang jika tidak dikelola dengan benar.
BPJS sendiri menegaskan bahwa melalui program Jaminan Kesehatan Nasional-Kartu Indonesia Sehat (JKN-KIS), negara memastikan seluruh warga Indonesia terlindungi oleh jaminan kesehatan.
Peneliti SMERU Research Institute Athia Yumna dalam acara daring Kelas Media SMERU: Menuju JKN yang berkelanjutan menjelaskan bahwa jaminan kesehatan nasional (JKN) adalah instrumen yang bertujuan untuk meningkatkan derajat kesehatan setinggi-tingginya dan perbaikan kesejahteraan masyarakat.
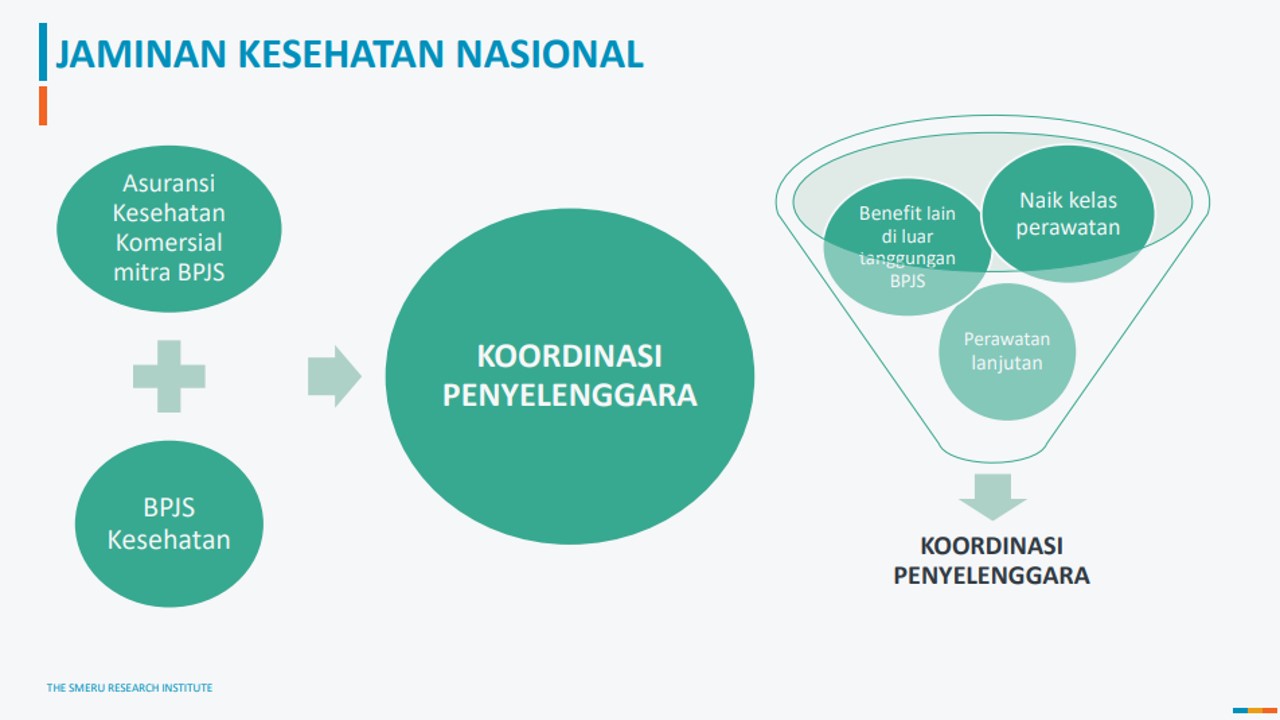
Dalam menjangkau seluruh lapisan masyarakat, sistem JKN seyogyanya mensinkronkan seluruh sistem yang ada. Menurut Asih Eka Putri dari DJSN, peserta JKN di tahun 2019 mencapai 257,5 juta, yang berarti hampir seluruh populasi di Indonesia (sekitar 83%).
Namun, Asih menjelaskan banyaknya jumlah peserta itu ternyata menciptakan defisit struktural dana JKN yang disebabkan karena ‘struktur iuran tidak cukup membiayai manfaat’, dan ‘bukan karena penyelenggara tidak efisien’. Solusinya, restruktrurisasi termasuk memperkuat sinergi dengan pihak swasta.
Opsi Menaikkan Pendapatan
Meskipun seluruh penduduk Indonesia telah menjadi peserta JKN, lalu mereka membayar iuran sebagaimana ditetapkan dalam peraturan, JKN akan tetap menyandang defisit karena kenaikan peserta secara proporsional tidak sebanding dengan kebutuhan biaya kesehatan per orang per bulan.
Karena itu, upaya penambahan peserta harus dibarengi dengan perbaikan rasionalisasi harga, iuran dan pengendalian. Dalam upaya pengendalian, JKN membutuhkan ‘mitra’ pembiayaan yang komperehensif untuk menjamin kontrol biaya dan kualitas. Intervensi dari pihak swasta dalam hal ini menjadi opsi yang ‘menjanjikan’.
Opsi lain untuk meningkatkan pendapatan adalah dengan meningkatkan iuran dari peserta. Namun opsi ini dipandang kurang ‘solutif’ bagi rakyat Indonesia. Beberapa kali BPJS ingin menaikkan iuran, saat itu pula terjadi protes.
Sementara itu, opsi rasionalisasi harga atau klaim peserta, akan sedikit lebih kompleks mengingat penyakit datang tidak memandang siapa dan sewaktu-waktu. ‘Penyakit mahal’ tak jarang menyerang mereka yang kurang mampu.
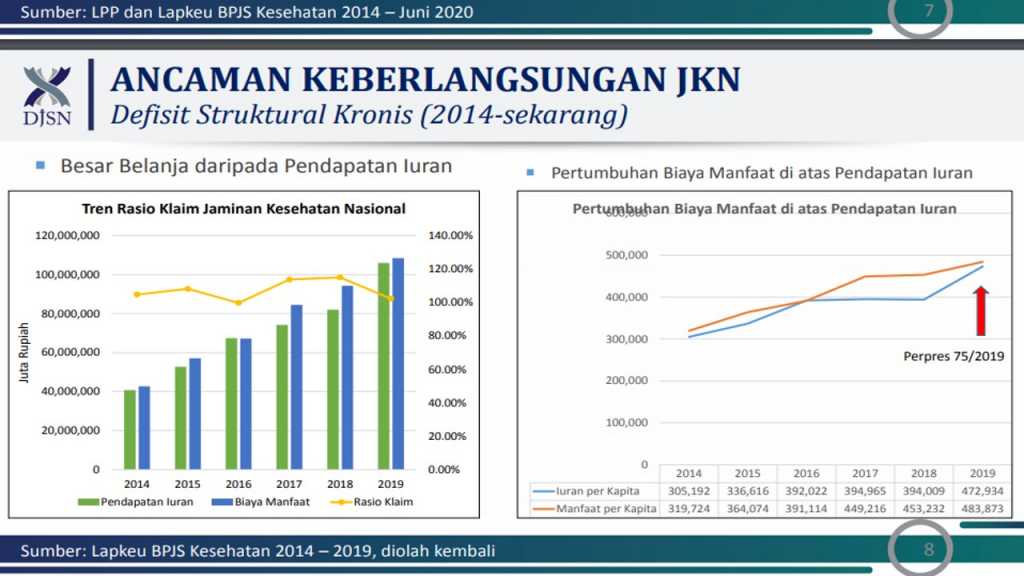
Data dari Lapkeu BPJS Kesehatan 2014 – 2019 juga menunjukkan bagaimana tren rasio klaim JKN berada di atas biaya manfaat dan pendapatan iuran.
Selain dari ketiga opsi di atas, ada satu opsi lain yang mungkin bisa diterapkan, yaitu manajemen kepesertaan. BPJS tidak hanya fokus menaikkan jumlah peserta, tapi juga mempertimbangkan kelompok prioritas yang rentan, bukan kelompok kelas sosial atau ekonomi.
Dalam melakukan upaya ini, dibutuhkan juga pendekatan psikologis untuk merubah pola pikir peserta prioritas agar mau membayar iuran secara rutin. Jadi kelompok ini bukan cuman ‘ditagih’, melainkan diberikan pemahaman bahwa mereka ‘butuh’ untuk membayar iuran.
Data dan Algoritma
Asih Eka Putri menyebutkan defisit JKN dikarenakan ketidakseimbangan ‘kronis’ antara pendapatan dan pengeluaran, karena struktur iuran tidak cukup membiayai manfaat. Data menunjukkan hal itu. Namun, tampaknya hal itu perlu dikaji ulang terutama dalam praktek klaim BPJS atau biaya manfaat.
Pada saat pasien berobat, umumnya pasien tidak tahu jenis dan obat apa yang dibutuhkan. Mereka sendiko dawuh dengan dokter. Di sini, dokter punya peran ganda, sang penyembuh dan penjual jasa. Di sini, supplier induced demand (SID) menjadi satu opsi yang bisa dipilih oleh dokter.
Fenomena SID merupakan tantangan global bagi dunia kesehatan di seluruh dunia, tidak hanya di Indonesia. Beragam metode telah dikembangkan di dunia untuk mencegah SID.
Di Indonesia, untuk pelayanan rawat inap menggunakan metode INA-CBGs. Praktik SID masih terbuka lebar di sana, misalnya pemulangan dini pasien padahal pasien seharusnya diberi fasilitas rawat inap atau bloody discharge. Setelah dipulangkan, pasien akan kembali lagi berobat (readmission). Bentuk SID lain mungkin adanya dugaan upcodig. Untuk rawat jalan, SID bisa berupa pemutusan terapi sepihak dengan tujuan pasien berobat kembali.
SID kemudian menyebabkan pengeluaran dana JKN yang tidak tepat sasaran. Di titik ini, data kunjungan pasien menjadi penting karena SID dapat diidentifikasi menggunakan data jeda kunjungan pasien ke faskes yang sama, untuk jenis penyakit yang sama, antara kunjungan berikutnya dengan sebelumnya, dan dalam rentang tertentu.
Ketika data itu sudah ada, BPJS akan bisa mencegah SID yang berujung pada pemborosan. Dan untuk mempermudah melakukan itu, peran teknologi sangat dibutuhkan. BPJS harus mempunyai sistem yang sanggup untuk mendeteksi SID.
Budi Hidayat dalam jurnalnya Terapi Sistemik Defisit JKN menawarkan sebuah sistem untuk mendeteksi praktek SID. Ia menunjukkan bahwa luaran dari sistem pendeteksian ini adalah basis data kasus-kasus klaim yang teridentifikasi bermasalah.
Kemudian, data itu digunakan sebagai dasar untuk menelusuri kasus klaim di lapangan dalam program audit medis.
Dengan demikian, ketika melakukan aktivitas audit medis, para auditor tidak harus membokar jutaan klaim, namun cukup melacak kasus klaim yang sudah masuk dalam daftar bermasalah.
Defisit JKN di satu sisi memang dikarenakan oleh kurangnya pendapatan, namun pada kenyataannya banya faktor lain yang mempengaruhi. Opsi-opsi meningkatkan pendapatan pun tidak hanya dengan menjalin kemitraan strategis dengan swasta. Selain itu, data dan alogaritma juga penting diimplikasikan agar dana yang keluar benar-benar efektif dan tidak salah tujuan. (*)

 Rctiplus.com
Rctiplus.com pewartanusantara.com
pewartanusantara.com Jobnas.com
Jobnas.com Serikatnews.com
Serikatnews.com Serdadu.id
Serdadu.id Beritautama.co
Beritautama.co kalbarsatu.id
kalbarsatu.id surau.co
surau.co Server
Server






